중ㆍ장기적 관점에서 진찰시간을 고려한 보상제도 논의가 필요하다는 의견이 제시됐다.
대한의사협회 의료정책연구소(소장 우봉식)는 ‘의사의 진찰시간 현황 분석’ 보고서를 발간했다.
이 연구는 OECD 통계와 선행연구들을 이용하여 진찰시간과 다양한 의료현상들과의 상관성을 비교ㆍ분석했다.
또한 2020 전국의사조사(KPS)자료를 이용해 우리나라 의사의 진찰시간 현황과 이와 관련된 요인들을 실증적으로 비교ㆍ분석했다.
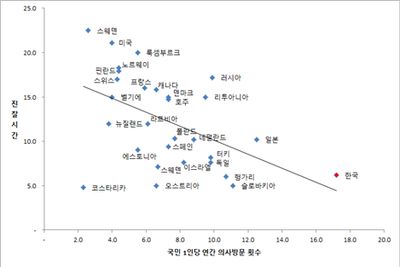
OECD 통계에 의하면, 2019년 기준 우리나라 국민의 연간 의사 방문횟수는 17.2회(OECD 평균 6.8회)로 OECD 국가 중에서 가장 높으며, 의사가 연간 진료하는 환자 수도 6,989명으로 (OECD 평균 2,122명)으로 가장 높은 것으로 알려져 있다.
본 연구에서는 OECD 국가의 진찰시간과 국민 1인당 연간 의사 방문횟수, 의사 1인당 연간 진료환자 수, 의료수가 등과의 상관관계를 분석했다.
진찰시간이 짧은 국가일수록 국민 1인당 연간 의사 방문횟수가 높고(상관계수 –0.49), 의사 1인당 연간 진료환자 수가 높으며(-0.41), 의료수가는 상대적으로 낮았다(0.59).
의료수가가 낮은 국가일수록 국민 1인당 연간 의사 방문횟수가 높으며(-0.36), 의사 1인당 연간 진료환자 수 역시 높게 나타났다(-0.38).
또한 2020 전국의사조사 자료를 활용하여 우리나라 의사의 진찰시간 현황을 분석했다.
평균 외래 진찰시간은 초진은 11.81분, 재진은 6.43분으로 나타났다.
진찰시간의 경우, 초진은 문진(39.42%), 신체검진(23.20%), 상담 및 교육(23.67%), 진료기록 및 처방전 작성(13.72%)에, 재진은 문진(35.05%), 신체검진(22.49%), 상담 및 교육(27.24%), 진료기록 및 처방전 작성(15.22%)에 각각 할애하고 있었다.
의사 1인당 일주일 동안의 진료환자 수는 초진 평균 39.70명, 재진 평균 125.25명으로 나타났다.
의사 1인당 진료환자 수가 증가할수록 초·재진 진찰시간이 모두 감소했으며, 의사가 ‘상담 및 교육’에 시간을 더 할애할수록 초·재진 모두 진찰시간이 유의하게 증가했고, 특히 초진에서는 ‘문진’에, 재진에서는 ‘신체검진’에 시간을 더 할애할수록 진찰시간이 유의하게 증가했다.
한편, 초ㆍ재진 진찰시간이 증가하고 의사가 ‘상담 및 교육’에 시간을 더 할애할수록 진료만족도는 증가하는 반면, 소진(burnout)은 감소하는 결과를 나타냈다.
연구진은 우리나라 진찰시간 관련 정책대안을 제안하였는데, 단기적으로는 현재 시범사업 중인 심층진찰 시범사업이 잘 운영될 수 있도록 지원을 현실화하고, 현행 만성질환관리제 대상 질환을 외과계까지 확대하며, 상대적으로 시간이 더 소요되는 환자(소아, 임산부, 노인, 장애인 등)들에 대한 가산 확대를 주장했다.
중ㆍ장기적으로는 투입 시간에 따라 진찰료를 차등하는 제도를 고려하되, 환자의 지불의사가 있고 의사도 만족할 수 있는 적정 수가가 반드시 보장돼야 한다고 했다.
의료정책연구소 우봉식 소장은 “진찰료의 경우 원가보전율이 49.%에 불과하다. 진찰은 진료에 있어 가장 기본이 되는 의료행위임에도 불구하고, 낮은 진찰료를 많은 양의 진료로 커버하는 박리다매식의 3분 진료문화가 고착돼 있어 의료체계의 왜곡이 가속화되고 있으며, 이로 인해 의사와 환자의 불신이 심화되고 그 결과 진료실 폭력 등 악순환이 되풀이 되고 있다.”라고 지적했다.
우 소장은 “의사가 환자와 충분한 진찰시간을 가지고 진료함으로써 환자의 마음까지 살필 수 있도록 그에 상응하는 적정 보상이 이루어져 바람직한 진료환경이 조성되기를 바란다.”라고 강조했다.

